Celulele imature parabazal metaplazirovannogo se aseamănă epiteliu, aranjate în mod avantajos separat, mai rar în clustere libere (Figura 18). Kernel mai multe hipercromatici, cromatinei este distribuit uniform. Dimensiunea nuclee de mai mult de jumătate din diametrul celulei. Citoplasma este intens colorat. Ca maturarea celulară (maturarea metaplazie scuamoasă) celule care apar cu procese citoplasmatice (- celule „antene“). Uneori, în citoplasmă este zona de albire determinată în jurul nucleului sau vacuole. limite clare de celule, uneori, egal cu una dintre părți.
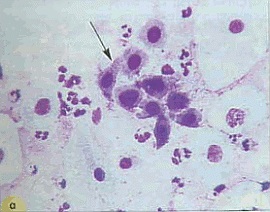
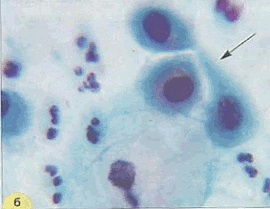
Fig. 18. metaplazie scuamoasă (maturare). "păianjenii Cells" (strulochkami etichetate). Datorită faptului că citoplasma celulelor este foarte delicată, procedeele de preparare a produselor formate, excrescențe. Nucleele de dimensiuni mici, rotunde și ovale, cromatina uniform distribuită: a - Romanovsky colorare. x 400; b - colorația Papanicolau. × 1000
Ca maturizarea citoplasmă devine mai ușoară, uneori vacuolate. Celulele formeaza aproape de oval. Diviziunea marcată a citoplasmei într-o parte internă și mai intens colorată mai ușoară exterioară. Celulele metaplazirovannye mature sunt practic imposibil de distins de epiteliu scuamos natural (Figura 19)
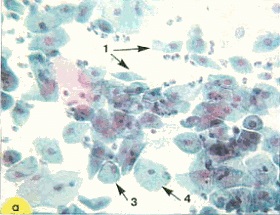
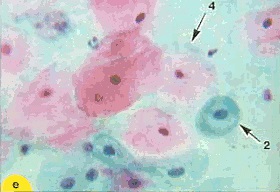
Fig. 19. imaturi și metaplazirovannye mature celule: 1 - kletki "antene"; 2 - metaplazirovannye celule mature care seamănă cu parabazal. Forma rotunjită miez sferic, oval, Coated zona perinuclear; 3 - metaplazirovannye celule mature, similar cu citoplasmă intermediară, în vrac, formă poligonală citoplasmei se apropie; 4 - celule superficiale. Colorarea frotiurilor: a, b - x 250; r-e - x 400; în colorația cu hematoxilină și eozină x 400
Diagnosticul citologic al papilomavirus uman
cancerul de col uterin invaziv este în continuare cea de a doua afectiuni maligne cele mai comune din lume, în fiecare an, mai mult de 600 000 de cazuri noi. În România, în prezent incidența anuală a cancerului de col uterin este de 14,9 la 100 000 de femei (1). În cazul în care cancerul de col uterin sunt diagnosticate in faza timpurie asimptomatice, este practic vindecat prin metode chirurgicale sau de radiații. Este esențial în acest sens, depistarea precoce a leziunilor precanceroase prin screening citologic.
Studiile epidemiologice au arătat că cei mai importanți factori de risc pentru cancerul de col uterin sunt precoce începutul activității sexuale, numărul de parteneri sexuali, fumatul. Recent, infecția cu HPV (virusul Papiloma uman - HPV) este recunoscut ca un factor care contribuie la dezvoltarea cancerului de col uterin (2).
tipuri de virus HPV 16 și 18 sunt considerate a fi cancerigene pentru om, cum ar fi 31 și 33 - probabil cancerigene, alte tipuri - posibil cancerigene, în legătură cu care unii cercetători numesc boala de cancer de col uterin, cu transmitere sexuala.
Manifestarea clasică a infecției sunt negi, mai multe excrescențe papilar, care se bazează pe țesutul fibros acoperit de epiteliu scuamos stratificat. Negii poate fi subliniat, plat, gigant, endophytic (răsturnare). Echivalențe negii de pe membranele mucoase pot fi o varietate de leziuni plate: displazii actinice patologică, carcinom intraepitelial. Înfrânt apare uneori latente punct de vedere clinic, are loc transportul asimptomatice.
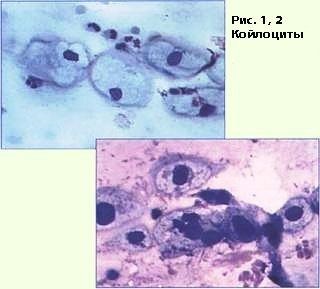
O trăsătură caracteristică a papiloma leziunilor citologiei este așa-numita atipie koylotsitarnaya (Fig. 1, 2). Infectia cu HPV poate fi însoțită de parakeratoză, hiperkeratoza. Există dual-core, celulele multinucleate uneori. In unele cazuri, leziunile kondilomatoznyh detectate celule plate atipice care formeaza „perlele“ cu keratinizare în centrul, amintind de „perle“ de cancer.
Koylotsity - celule scuamoase de formă neregulată, cu muchii ascuțite (Figura 1, 2.).
Dimensiunea lor poate varia, dar de obicei, acestea sunt mai mari decât stratul corespunzător de celule. În mod avantajos, situat fragmentat sau în grupuri mici. Citoplasma este abundent, se caracterizează printr-o zonă de iluminare perinuclear largă a cavității sau mai multor cavități sunt clar delimitate de părțile periferice ale citoplasmei, care sunt colorate mai uniform și intens.
Zona perinucleara poate descoperi iluminarea nu numai pentru infectia cu HPV, dar, de asemenea, alte modificări ale epiteliului, în special metaplazia scuamoasa.
Pentru koylotsitov, spre deosebire de alte celule cu zona perinucleara de iluminare, caracterizate prin schimbări în nucleare au crescut în grade diferite, pliat membrane inegale, există hyperchromia cromatină frecvent lubrifiat. În partea marcată celulele pot karyorrhexis. In celulele dual-core și multi-core, în contrast cu infecția cu herpes, nuclee stivuite unul pe celălalt sau sunt dispuse una lângă alta, păstrând în același timp forma rotundă.
Apariție zona de albire perinucleara este asociată cu modificări degenerative, necroza citoplasmei, care începe cu miezul și, treptat, se extinde la periferie.
delimitare clară perinucleara a zonei asociată cu condensarea citoplasmei periferie fibrile de necroză. Microscopia electronică koylotsitah prezintă săgeți cristaline particule virale, care sunt familii tipice papovavirus, uneori grupuri non-cristaline în jurul cromatina și citoplasma. Particulele virale prezintă predominant în nucleu, uneori în iluminarea zona perinuclear.
In leziuni benigne, particulele virale sunt localizate episomal, cancer - integrat în genomul celulelor.
Dezvoltarea de displazie si cancer cu infectia cu HPV este un proces complex, care depinde de o serie de evenimente biologice aleatoare. În unele cazuri, este posibil să primiți clona de celule „maligne“ capabile să supraviețuiască și să conducă la cancer. Factori neoplsticheskuyu consolidarea rolului HPV includ multe infecții, caracteristici genetice si starea statusului imun. Femeile cu simptome ale infecției cu papilomavirus trebuie examinate cu atenție, în absența unei monitorizări dinamice leziune malignă a datelor efectuate de indicațiile pacientului efectuate electrocoagulare, crioterapie sau ablatie laser a leziunii și observarea atentă pentru o lungă perioadă de timp.
Papillimaviruses și uman K. Syrjanen maladie, L. Gissmann, L. Ci. Koss (edit.) Springer-Verlag, Berlin, 1987
Evaluarea calității frotiu
Material plin - poze completă considerat frotiu de bună calitate care conține celule scuamoase, celule endocervicale și celule metaplazirovannye.
Material Defect - considerat un material defect pe care este imposibil de a judeca prezența sau absența unor modificări anormale la nivelul colului uterin. Motive pentru primirea materialului defect sunt diferite, este de dorit să descrie compoziția celulară a frotiului, și, dacă este posibil, să indice motivul pentru care materialul este găsit defect.
Cauza posibilă a materialului defect
frotiu inadvertență în timpul diferitelor etape de pregătire
Gâtul este slab afișată în oglindă
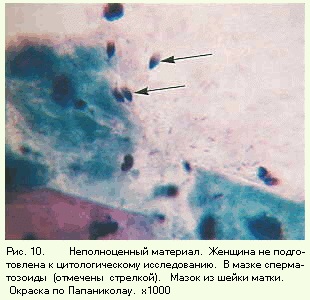
Nu sunt îndeplinite condițiile de obținere a materialului (figura 10)
armare insuficientă cu presiune asupra mucoasei în prepararea materialului
Materialul din zona de transformare și canalul cervical se obține nu pe întreaga suprafață
Materialul slab distribuit pe sticla
Prea subțire sau frotiu prea gros
accident vascular cerebral de uscare destinate fixării umed pentru fixare
frotiuri slabe de colorare
Frotiuri sunt prezentate în primul rând elemente de sânge și \ sau inflamație (fig.11)
Contaminarea frotiuri spermicid si creme antibacteriene, prezervative lubrifiate, gel pentru ultrasunete
Frotiuri luate în timpul menstruației, a prezentat un număr mare de celule endometriale, sânge.