„Totul are timp sa, și sub cerul în timp ce toate lucrurile: timp să se nască, și un timp pentru a muri.“ Eclesiastul
DETERMINAREA sindrom coronarian acut
Simptomele clinice de ischemie miocardică acută, incluzând infarctul miocardic si angina instabila, de obicei cauzata de ateroscleroza arterelor coronare si este asociata cu un risc crescut de deces cardiacă și infarct miocardic (ACC / AHA).
DIAGNOSTICUL CORONARIENE ACUTE SINDROMUL (ESC)
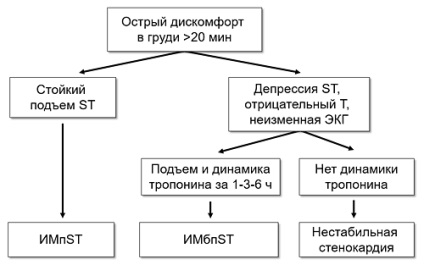
STEMI - Infarct miocardic ST, NSTEMI - infarct miocardic ST.
Criterii pentru diagnosticul de MI (ESC / ACCF / AHA / WHF)
Termenul de infarct miocardic trebuie utilizat atunci când există dovezi de necroza miocardica într-o situație clinică corespunzătoare ischemiei miocardice acute. În aceste condiții, prezența oricăreia dintre următoarele criterii este suficientă pentru diagnosticul de infarct miocardic:
1. Creșterea și / sau scăderea nivelului biomarkerului de necroza miocardica (preferabil troponina), în cazul în care cel puțin o valoare peste nivelul de prag (99 percentile al nivelului de referință) și prezintă cel puțin o caracteristică:
• simptome clinice de ischemie miocardică;
• Noi sau probabil noi semnificative modificări ST-T sau cardiomiopatie dilatativă;
• formarea dinților Q patologice pe ECG;
• semne vizuale de pierderi noi de miocard viabil sau abuzurile contractilității locale;
• tromb intracoronarian pe angiografie sau la autopsie.
2. deces cardiac, cu simptome care pot fi asociate cu ischemie miocardică și însoțite de modificări ECG, probabil, noi ischemică sau cardiomiopatie dilatativă, în cazul în care decesul a avut loc înainte de testele sau biomarkerilor imbunatati biomarkeri.
3. După nivelurile percutane troponină interventie coronariana a crescut semnificativ (> 5 ori pragul), și a fost inițial sub nivelul de prag, sau dacă nivelurile crescute de troponina> 20% la conținutul inițial ridicat (stabil sau redus). În plus, există cel puțin o caracteristică: simptomele de ischemie miocardică, noile modificări ST-T ischemice sau LBBB, semne vizuale de pierderi noi de miocard viabil sau abuzurile contractilității locale, semne angiografice de complicații procedurale.
4. Tromboza Stent este asociat cu infarct miocardic daca este diagnosticat prin angiografie sau la autopsie, în asociere cu ischemie miocardică clinică și creșterea / scăderea nivelului de biomarkeri cardiace, dacă cel puțin o valoare biomarker a fost peste nivelul de prag.
5. După CABG niveluri crescute ale troponinei cardiace a crescut semnificativ (> 10 ori nivelul de prag), iar linia de bază a fost sub pragul. În plus, există cel puțin o caracteristică: nouă Q patologice sau BLPNG, semne angiografice ale noii ocluzia arterei coronare sau șunt, semne vizuale de pierderi noi de miocard viabil sau tulburări contractilitatea locale.
Stresul si riscul de infarct miocardic
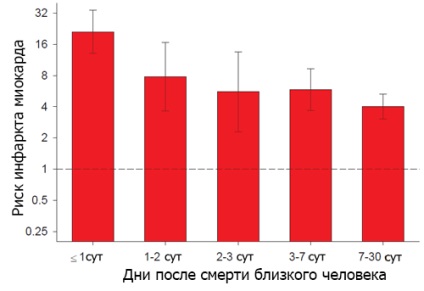
CRITERII infarct miocardic (ESC / ACCF / AHA / WHF)
• ghearelor patologica Q c sau fără simptome ale acestora în absența unor motive non-ischemice.
• Semne imagistice (ecocardiografie, stsitnigrafiya) pierderea miocard viabil, care subțiat și a redus în lipsa unor motive neischemic.
• semne patologice de infarct miocardic.
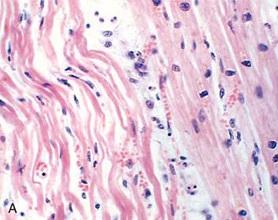
necroza de coagulare si fibre ondulate, la o zi de infarct miocardic. spațiu mort larg între fibrele includ lichide edem și neutrofile rare.
Patogeneza infarctului miocardic
• Un cheag de sânge la ruptura sau eroziunea plăcii aterosclerotice.
• Un spasm în fundal aterosclerozei, embolism distală.
• Factori noncoronary: febră, tahicardie, tireotoxicoză (vasospasm), anemie, hipoxemie hipotensiune arterială, alergii (vasospasm).
Morfologia plăcii și riscul de evenimente vasculare
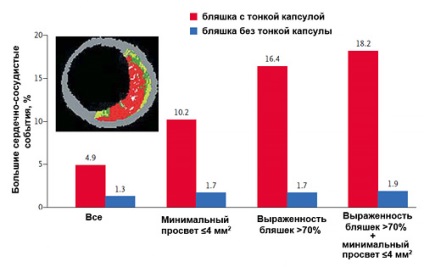
tipic
• Disconfort sau durere în piept, mai mult de 20 de minute, nici o comunicare cu poziția corpului, tuse și respirație, nu există nici un efect de nitroglicerină.
atipice
• Disconfort în gât, maxilarului, brațelor, între omoplați, epigastric.
• Scurtarea respirației.
• slăbiciune generală.
• Leșin.
• atac ischemic.
• greață, vărsături.
• Nu există simptome.
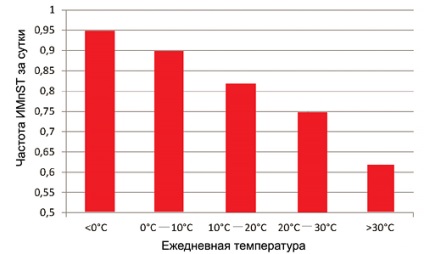
infarctul miocardic și temperatura exterioară
MARKERI DE PERFORMANTA NECROZA (NACB; ESC)
Ischemia acută miocardică (nu LBBB sau hipertrofie ventriculară stângă)
• îmbunătățirea nou ST la punctul J ≥2 mm la bărbați (≥2.5 mm la 40 de ani) și ≥1.5 mm V2-3 la femei și / sau ≥1 mm în celelalte două conduce adiacente.
• New segment de depresiune orizontal sau descendent ST ≥0.5 mm sau inversarea undei T ≥1 mm cu dinți dominanți raportul R sau R / S> 1 în două piste învecinate.
infarct miocardic
• Complexe QS sau dinti Q ≥0.02 secunde în V2-3.
• QS Complexele sau dinți Q ≥0.03 s ≥1 mm și o adâncime a două grupuri adiacente de piste (I, aVL, V6 / V4-6 / II, III, aVF).
• R Barb durata ≥0.04 sec V1-2 și raportul R / S ≥1 combinat cu concordant T dinte pozitiv în absența tulburărilor de conducere.
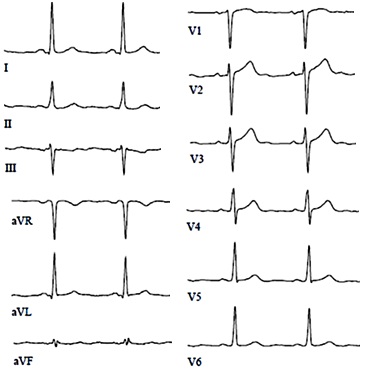
ECG cu ocluzie completă a arterei coronare descendente
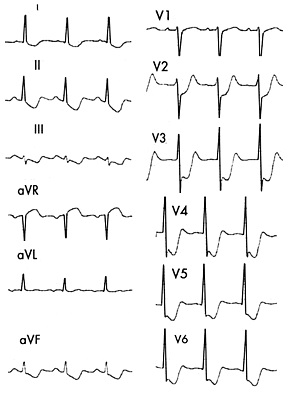
ECG în timpul ocluzie a arterei coronare stângi
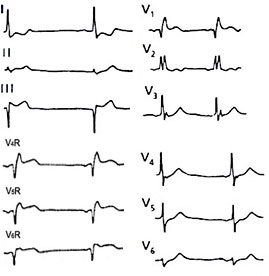
ECG în infarctul miocardic a ventriculului drept
Clasificarea tipurilor de infarct miocardic (ESC / ACCF / AHA / WHF)
infarct miocardic spontan, ischemie miocardică cauzată de eroziune și / sau tulpina unei plăci aterosclerotice.
infarct miocardic, ischemie miocardică cauzată datorită unei creșteri a cererii de oxigen miocardic sau deteriorarea alimentării cu sânge, de exemplu, ca urmare a spasmului arterelor coronare, lor embolie, anemie, aritmii, creșterea sau scăderea tensiunii arteriale.
deces cardiac cu simptome de un posibil atac de cord, nu este posibil de a evalua biomarkerilor de afectare cardiacă.
Infarctul miocardic asociat cu interventie coronariana percutanata.
Infarctul miocardic asociat cu tromboza stent la angiografie sau la autopsie.
Infarctul miocardic asociat cu coronarian altoire by-pass coronarian.
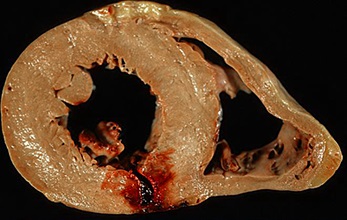
Complicațiile infarctului miocardic
• insuficiență cardiacă acută, șoc cardiogen, edem pulmonar.
• Pauza de infarct.
• fibrilație ventriculară, asistola.
• aritmii cardiace: tahicardie, disfuncție / sindrom de sinus bolnav ventriculare.
• Anevrism a ventriculului stâng.
• Tromboza intracardiacă.
• Complicațiile asociate cu un tratament: ulcere gastro-intestinale si sangerari, accident vascular cerebral hemoragic, hipotensiune arterială.
Diagnosticul de eroare de infarct miocardic
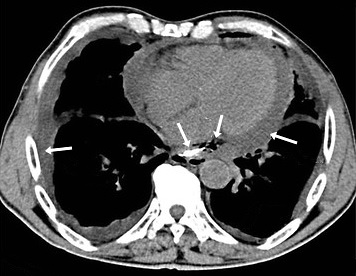
NEATEROSKLEROTICHESKIE cauza de infarct miocardic
• vasculita, arterita.
• stânga hipertrofia ventriculară.
• embolie în arterele coronare (colesterol, aer, embolii septice).
• anomalii congenitale ale arterelor coronare.
• traumatisme ale arterelor coronare.
• vasospasm coronarian.
• Substanțe chimice: cocaina, amfetamine, efedrină.
• Hipoxemia: anemie severă, insuficiență respiratorie.
• Sindromul aortic acut.
• Alte boli: sindromul Marfan, boala Kawasaki, progeria.
• suspiciune de infarct miocardic acut cu durere precordială și elevația ST în faza acută.
• hipokinezie tranzitorie sau mijlocie akinesia și regiunile apicale ale ventriculului stâng și departamente funcționale hiperchinezie bazale cu ecocardiografie.
• arterele coronare normale (îngustarea <50%) в первые 24 ч после начала симптомов.
• Absența unei traume semnificative cap, hemoragie cerebrală, suspectat feocromocitom, miocardita sau cardiomiopatie hipertrofică.
edem pulmonar dreapta fata-verso
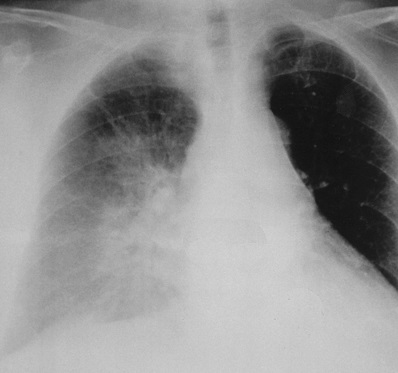
Ds: CHD: ACS fara a se ridica ST (12:40, 12.04.16), cu risc ridicat. [I24.9]
Concomitentă Ds. cardiopatiei. mici sangerari (hemoroizi, nazal), gastrită erozivă asociat cu aspirina.
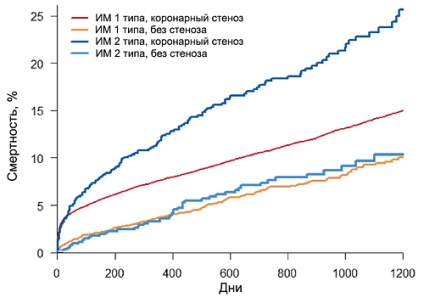
Tenis tipuri de infarct miocardic 1 și 2
SPECII reperfuzie în sindroame coronariene acute ST elevație
• Tromboliza (fibrinoliza): streptokinază, plasminogen activator tisular (alteplaza, tenecteplase).
• invazive: angioplastie cu balon.
• Farmakonvazivnaya: tromboliza (prespital) după angioplastie.
INDICAȚII PENTRU reperfuzie în sindroame coronariene acute elevație ST (ACCF / AHA; ESC)
indicaţii generale
• <12 ч от начала дискомфорта в груди.
• Ridicarea ST ≥1 mm în două piste învecinate (V1-6 sau I, aVL sau II, III, aVF sau V3-4R).
• Semne clinice și / sau electrocardiografice de ischemie miocardică persistentă / recurentă pentru> 12 ore.
reperfuzie invazivă
• Metoda preferată la momentul oportun și operatorii cu experiență.
• insuficiență cardiacă acută Killip III-IV.
• Trombolitice ineficiente sau contraindicata.
• Pacientul suferă de droguri roentgenopaque.
tromboliza
• Întârzierea reperfuzie invazivă ≥120 minute de la contactul cu medicul.
• <2–3 ч от начала симптомов при низком риске кровотечений, задержка инвазивной реперфузии.
• Lipsa unor contraindicații pentru trombolitice.
• Anafilaxia pe rentgenkontrasty.
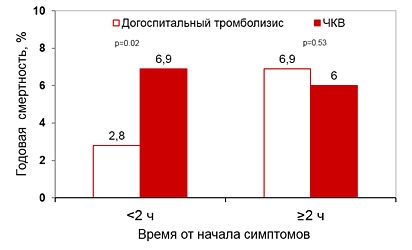
mortalitatea anuală și timpul de reperfuzie (CAPTIM, WEST)
Contraindicație tromboliza (ACCF / AHA)
absolut
• Orice hemoragie intracerebrală prealabilă.
• boli cerebrovasculare cunoscute (de exemplu, malformații arterio).
• Tumori maligne ale sistemului nervos central.
• Accident vascular cerebral ischemic în termen de 3 luni, cu excepția primelor de 4,5 ore.
• Suspiciune de disecție de aortă.
• sângerare activă sau boală hemoragică (excluzând lunar).
• traumatism cranian închis sau o persoană în termen de 3 luni.
• creier sau intervenții chirurgicale ale măduvei spinării timp de 2 luni.
• hipertensiune arterială severă necontrolată (fără efectul tratamentului acut).
rudă
• Istoria cronice, hipertensiune severă, slab controlat.
• Hipertensiunea severă la internare (tensiune arterială sistolică> 180 sau diastolică> 110 mm Hg. V.).
• Accident vascular cerebral ischemic> 3 luni în istorie.
• Demența.
• patologie intracerebrală, nu sunt legate de contraindicațiile absolute.
• Pe termen lung (> 10 min) sau resuscitare traumatic.
• Cele mai multe intervenții chirurgicale la 3 săptămâni.
• recente (2-4 săptămâni), hemoragie internă.
• puncție Nekompressiruemye (de exemplu, biopsia hepatică sau lombară).
• Sarcina sau prima săptămână după naștere.
• tratament anticoagulant oral.
• ulcer gastroduodenal activ.
• endocardită.
• boli hepatice severe.
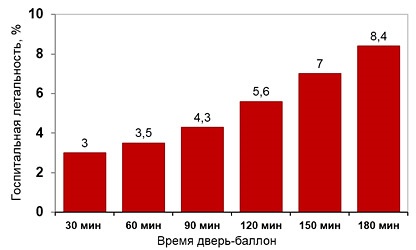
Timpul inainte de angioplastie primara si mortalitate
Indicații pentru tratament invaziv pentru sindrom coronarian acut fara ridicare ST (ESC)
tratamentul acut
• durere anginei refractare.
• insuficiență cardiacă acută (III-IV clasa Killip).
• aritmii amenintatoare de viata (fibrilație ventriculară, tahicardie ventriculară).
• Modificările repetate în ST-T, în special cu ST altitudine.
mai devreme (<24 ч) лечение
• Creșterea și scăderea nivelului de troponinei, ceea ce este caracteristic pentru MI.
• Dynamic modificări ST sau T (simptomatic sau latent).
• Risc mare (scala GRACE> 140, mini-GRACE> 112, PURSUIT> 14).
În timpul perioadei de spitalizare
• diabet.
• Reducerea funcției renale (RFG <60 мл/мин/1.73 м²).
• Funcția ventriculară stângă redusă (FEVS <40%).
• timpurie post-infarct angină pectorală.
• O interventie coronariana percutanata recente.
• anterioară chirurgie bypass coronarian.
• Risc moderat (scala GRACE 109-140).
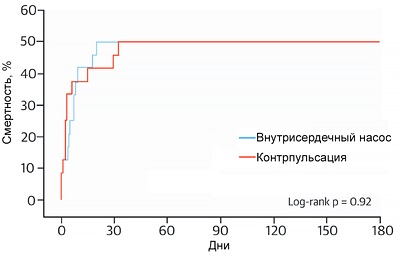
Comparația pompa contrapulsație cu balon și intracardiacă în stare de șoc
• Antiplachetare: ticagrelor + aspirina sau clopidogrel sau prasugrel (pentru PCI).
• Fondaparinux sau enoxaparina sau heparina nefractionata (perfuzie).
• Beta-blocante: atenolol, metoprolol, propranolol.
• Inhibitorii ECA: lisinopril, zofenopril, captopril.
• Nitrați (perfuzie nitroglicerină) pentru pacienții cu dureri recurente, insuficiență cardiacă, hipertensiune arterială.
• medicamente antitrombotice: aspirina, ticagrelor, clopidogrel.
• Beta-blocante: atenolol, bisoprolol, carvedilol, metoprolol.
• Inhibitorii ECA: lisinopril, ramipril, captopril, zofenopril, enalapril.
• Statinele: 20-40 mg rosuvastatina, atorvastatina 80 mg.
• Corectarea factorilor de risc: reducerea tensiunii arteriale <130/80 мм рт. ст. отказ от курения, контроль гликемии (HbA1c 6.5–7% не допуская гипогликемии), физические нагрузки, регулярно небольшие дозы алкоголя.